目的: 探讨三孔法腹膜外腹腔镜前列腺癌根治术的手术要点及临床应用价值。方法: 回顾性分析2016年1月–2019年6月进行三孔法腹膜外腹腔镜前列腺癌根治术的24例患者的临床资料。患者平均年龄(69.2±5.2)岁,术前平均总前列腺特异抗原(22.0±25.2)μg/L,术前Gleason评分≤6分9例,7分11例,8分3例,9分1例。选择经腹膜外途径分别于脐下2 cm、左右腹直肌外侧缘分别置入10 mm、5 mm及10 mm套管,建立气腹后,先行前列腺切除术,再用3-0 5/8弧倒刺线连续吻合尿道与膀胱颈,最后将膀胱颈口的前壁与阴茎背深静脉复合体缝合固定。术后随访并分析手术时间、术中出血量、围手术期并发症、标本切缘阳性率、术后血清前列腺特异性抗原(PSA)值变化和控尿恢复时间等情况。结果: 24例三孔法腹膜外腹腔镜前列腺癌根治术均获成功,无中转开放。平均手术时间(148.0±49.3)min;平均出血量(156.8±158.9)mL,术中术后均未输血。术后3例患者手术切缘阳性。术后3个月20例患者基本恢复自主控尿,术后6个月24例患者均恢复自主尿控。术后平均随访24(6~48)个月。术后切缘阳性患者及病理为中高危前列腺癌患者行持续内分泌治疗。术后1例发生膀胱结石并行碎石术。2例患者进展为去势抵抗性前列腺癌。结论: 三孔法腹膜外腹腔镜前列腺癌根治术安全可行,但手术显露有一定难度,需手术者精细解剖。
Objective: To investigate the operative points and clinical value of extraperitoneal laparoscopic radical resection of prostate cancer by three-hole method.Methods: The clinical data of 24 patients who underwent three-hole extraperitoneal laparoscopic radical prostatectomy in our hospital from January 2016 to June 2019 were retrospectively analyzed. The patients (aged 69.2±5.2 years, preoperative total prostate specific antigen 22.0±25.2 g/L) included 9 cases at ≤ 6 points, 11 cases at 7 points, 3 cases at 8 points, and 1 case in 9 points in preoperative Gleason score. The pneumoperitoneum was established by placing 10 mm, 5 mm and 10 mm cannula at 2 cm below the umbilicus and at the lateral margin of the right and left rectus abdominis through the outer peritoneal approach. The prostatectomy was performed, urethra and bladder neck were successively anastomosed with 3-0 5/8 arc barbed line, and then the anterior wall of the bladder neck was sutured and fixed with the deep vein complex of the penile dorsal. Postoperative follow-up was conducted to analyze the operative time, the intraoperative blood loss, the perioperative complications, the positive rate of specimen margin, the change of serum prostate-specific antigen (PSA) value, and the recovery time of urine control.Results: All 24 cases of extraperitoneal laparoscopic radical resection of prostate cancer by three-hole method were successful, and there was no convention to open surgery. The median operative time and median blood loss were (148.0±49.3) min and (156.8±158.9) mL, respectively, and no blood transfusion was performed intraoperatively and postoperatively. Postoperative surgical margins were positive in 3 patients. Twenty patients basically recovered from master urine control 3 months after the operation, and 24 patients recovered from autonomic urine control 6 months after the operation. At an average of 24 (6-48) months of postoperative follow-up, patients with positive surgical margins and those with medium-high risk of prostate cancer were treated with continuous endocrine therapy. Postoperative bladder calculi occurred in 1 case with lithotripsy, and as of press time, 2 patients had advanced castration-resistant prostate cancer.Conclusion: Three-hole extraperitoneal laparoscopic radical prostatectomy is safe and feasible for prostate cancer, but it is difficult to reveal the operative field of vision, which requires careful dissection.
前列腺癌是西方国家男性泌尿生殖系统肿瘤中发病率最高的恶性肿瘤[1], 我国前列腺癌的患病率呈现逐年递增的趋势, 目前已成为70岁以上老年男性最常见的泌尿生殖系肿瘤[2]。对于早期局限性前列腺癌及部分分期较晚的前列腺癌, 前列腺根治性切除术是重要的治疗方法[3]。腹腔镜前列腺癌根治术(laparoscopic radical prostatectomy, LRP)和机器人辅助前列腺癌根治术(robot-assisted laparoscopic radical prostatectomy, RALP)因创伤小、出血少和输血率低而成为主要的手术方法[4]。LRP和RALP通常需要4个或4个以上Trocar。目前国内外部分专家为减少对助手的依赖, 减少损伤、增加美容效果, 开展了三孔法LRP[5]。我们选取了24例三孔法腹膜外LRP患者的临床资料, 现报告如下。
纳入标准: 2016年1月– 2019年6月间在广东医科大学附属医院泌尿外科行三孔法腹膜外LRP的病例, 术前经前列腺穿刺活检确诊前列腺癌, 或经前列腺电切术后确诊前列腺癌, 术前常规接受盆腔MRI平扫+增强, 未发现淋巴结转移, 全身核素骨扫描未见骨转移。排除标准: 合并严重心肺脑肝肾等脏器功能不全、凝血障碍及其他无法耐受手术疾病者。共有24例患者纳入研究, 其中18例以排尿困难为主诉, 患者血清前列腺特异性抗原(prostate specific antigen, PSA)均不同程度地升高, 接受经会阴前列腺穿刺活检后确诊为前列腺癌, 其余6例为前列腺电切术后发现前列腺癌。24例患者术前PSA(22.0± 25.2)μ g/L, 前列腺体积(26.9± 11.5)mL, 术前Gleason 评分≤ 6分9例, 7分11例, 8分3例, 9分1例。
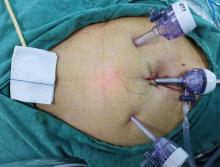
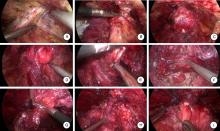
对所有患者采取气管插管全身麻醉, 摆放平卧位, 臀部稍垫高, 常规消毒铺巾, 留置F16尿管, 改头低脚高位, 取脐下2 cm正中线做一3~4 cm的纵行切口, 切开皮肤、皮下, 使用电刀止血。分离显露腹直肌前鞘, 于靠近切口远心端横行切开腹直肌前鞘约1 cm, 并用弯钳撑开腹直肌, 用右手示指于腹直肌后鞘前间隙钝性分离扩张腹膜外间隙, 置入自制气囊, 注入空气300~600 mL扩张耻骨后间隙, 形成腹膜外腔。然后于脐下2~3 cm左右腹直肌旁分别置入5 mm及10 mm Trocar(图1)。设置CO2气腹压力为1.60 kPa。先清理膀胱颈部及前列腺表面脂肪组织, 显露盆底筋膜(图2A)及膀胱前列腺交界处。使用超声刀切开盆底筋膜, 靠近耻骨联合后缘切断部分耻骨前列腺韧带, 显露前列腺尖部, 用2-0倒刺线缝扎阴茎背深静脉复合体(dorsal vascular complex, DVC)3次, 收紧缝线(图2B)。通过牵拉尿管及腹腔镜器械辨识前列腺膀胱交界处, 用超声刀及吸引器钝锐性结合游离显露膀胱颈前唇(图2C)。从膀胱颈两侧向中部分离, 离断膀胱颈后唇(图2D)。离断输精管(图2E), 提起输精管及精囊, 显露并切开狄氏筋膜(图2F), 游离前列腺后方。提起一侧精囊和输精管并向对侧旋转, 沿前列腺侧面(图2G)游离至前列腺尖端。离断阴茎背深静脉复合体, 游离前列腺尖部尿道(图2H), 于靠近前列腺尖部处切断尿道。用3-0 5/8弧V-Loc倒刺线单纯连续缝合膀胱颈与尿道(图2I), 从5点位置开始顺时针缝合, 缝合2~3针后逐渐收紧缝线, 缝合至12点时更换F18双腔导尿管, 然后继续完成膀胱颈尿道缝合, 再将膀胱颈部与阴茎背血管复合体缝合2针以加固尿道前壁。经脐下切口取出前列腺标本, 经左侧Trocar放置F16硅胶管行耻骨后引流。
术后2~3周拔除尿管, 术后每3个月随访一次, 随访6~48个月, 平均24个月, 随访内容包括尿控情况及PSA。
所有计量资料以x± s表示。P< 0.05表示差异有统计学意义。
本组24例手术均顺利完成, 无术中增加手术通道, 无中转开放。平均手术时间为(148.0± 49.3)min。平均出血量(156.8± 158.9)mL, 术中无输血病例。术后3~4 d拔除引流管, 术后平均住院5~7 d, 导尿管留置2~3周。术后切口愈合好, 无其他严重并发症发生。术后病理结果显示20例为前列腺腺癌, 1例为前列腺腺癌伴导管腺癌, 1例为前列腺腺癌伴部分黏液腺癌, 2例未见癌组织(经内分泌治疗后病例)。3例手术切缘阳性。术后切缘阳性患者及所有中高危前列腺癌患者行持续内分泌治疗。术后3个月20例患者基本恢复自主控尿, 术后6个月24例患者均恢复自主尿控(自主控尿标准为24 h使用尿垫不超过1张)。目前术后2例患者进展为去势抵抗性前列腺癌, 服用阿比特龙治疗。术后发生膀胱结石1例, 行膀胱镜检查膀胱颈口未见明显狭窄, 行经尿道膀胱结石碎石术, 复查半年未见结石复发。
前列腺位于男性骨盆的最底端, 操作空间狭小, 这给前列腺癌根治术带来了一定的困难。目前腹腔镜和机器人辅助腹腔镜是前列腺癌根治术的常规治疗方法。刘茁等[6]率先成功开展三孔法腹腔镜前列腺癌根治手术。我们在学习三孔法腹腔镜前列腺切除技术后, 共完成24例三孔法腹膜外LRP, 平均手术时间与出血量与国内外报道的平均手术时间、平均失血量相近[7], 术后尿控功能恢复良好, 证明三孔法腹膜外LRP手术安全可行。由于三孔法相较传统四孔法减少了位于右侧髂前上棘内侧的辅助通道, 手术难度相对增大, 通过24例临床实践, 我们对临床经验进行总结。
由于三孔法减少了助手的辅助, 故此术式一般在前列腺体积较小、患者BMI指数不高、手术难度不大、患者保留性功能要求不高的情况下采用。对于前列腺体积较大, 或者术中粘连较严重, 或者需要行淋巴清扫时, 则不适合三孔法, 应该及时增加手术通道。我们认为三孔法主要优势是可以减少对助手的依赖, 在缺少助手的情况下, 依然可以完成手术。同时, 三孔法通过减少通道可以在一定程度上减少创伤, 并具有一定的美容作用。
目前部分专家认为可以采用免缝扎DVC的技术[8]。但三孔法由于操作难度增加, 为减少切断DVC后可能出现的出血, 我们常规缝合DVC。使用2-0 V-LOC倒刺线连续缝合DVC 3次, 不用打结, 可简化缝合操作, 降低手术难度, 减少DVC出血。
游离膀胱颈前唇时, 用吸引器配合超声刀钝锐性结合分离, 注意要及时用双极电凝进行创面止血, 或者用超声刀慢档切开, 以保证术野清晰。游离膀胱颈后唇是三孔法前列腺癌根治术的难点。可以由膀胱颈的两侧向中部分离, 经侧方入路, 尽可能多保留膀胱颈部组织。如前列腺后唇游离困难, 可以适当拖出一段导尿管, 经腹壁送入一带线长针, 经尿管引流口穿出腹壁, 提起尿管, 帮助显露膀胱颈后唇。
LRP后控尿功能的恢复与生活质量密切相关, 既往文献报道影响前列腺癌根治术后尿失禁发生的危险因素主要包括患者术前状况(如年龄、BMI、前列腺体积及是否伴有下尿路症状等)、手术方法及手术熟练程度等[3]。本组24例患者中, 20例于术后3个月基本恢复自主控尿, 至术后6个月, 24例均恢复自主尿控, 与目前文献报道相似[9]。为减少术后尿失禁的发生, 术中有两点需要注意, 一是通过增加前列腺旋转尽量贴近前列腺游离, 以减少尿控相关神经的损伤, 二是在处理前列腺尖部时, 需充分游离前列腺尖部尿道并保护尿道外括约肌。
前列腺癌根治术后切缘阳性与否不但是评估手术切除是否完整的重要标志, 而且还与术后是否生化复发密切相关[9]。前列腺癌根治术后切缘阳性与否与肿瘤TNM分期、术前后Gleason评分、术中切除技巧、前列腺癌标本处理等多种因素相关。Sooriakumaran等[10]分析了22 393例前列腺癌根治术后的切缘情况, 开放性、腹腔镜及机器人辅助腹腔镜的切缘阳性率分别为22.8%、16.3%和13.8%。本组24例患者中3例(12.5%)发生手术切缘阳性, 略低于国外相关文献的报道, 这可能与本组纳入的病例数较少有关。此外, 本研究中8例患者有术前3~6个月新辅助内分泌治疗病史, 可能也是切缘阳性率较低的原因。前列腺癌术后切缘阳性主要部位之一为前列腺尖部, 三孔法术中需要注重前列腺尖部的处理, 充分游离前列腺尖部尿道, 旋转前列腺并充分游离尿道后方前列腺, 有利于减少切缘阳性的发生。
目前, 根治性前列腺切除术在前列腺癌综合治疗中的地位愈发凸显, 局部进展及寡转移前列腺癌选择根治手术亦是安全、可行且治疗效果可接受的, 此类根治性前列腺癌切除术推荐进行盆腔淋巴结清扫术[11]。但三孔法LRP手术方案在经腹腔操作或盆腔淋巴结清扫时会显著增加难度, 此时可改用经典的4或5孔法手术方案。
综上所述, 三孔法腹膜外LRP安全可行, 但手术显露有一定难度, 需手术者精细解剖。短期随访术后无严重并发症, 长期疗效还需进一步观察总结。由于本组病例数较少, 随访时间不长, 具有一定的局限性, 还需要大样本多中心前瞻性研究进一步验证。
| [1] |
|
| [2] |
|
| [3] |
|
| [4] |
|
| [5] |
|
| [6] |
|
| [7] |
|
| [8] |
|
| [9] |
|
| [10] |
|
| [11] |
|