附睾平滑肌肉瘤临床少见, 国内外文献报道较少, 我院于2012年3月收治1例附睾平滑肌肉瘤患者, 现结合病例及相关文献对该疾病的临床表现、肿瘤病理学特点、诊断与治疗等问题分析讨论如下。
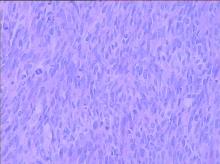
患者, 男, 66岁。因发现右侧阴囊无痛性肿块4个月于2012年3月20日入院。入院前曾口服活血化瘀药(具体不详)及左氧氟沙星, 病情未见明显改善。体检:左侧附睾、睾丸未见异常, 右侧附睾尾触及一约4 cm× 5 cm肿块, 质硬, 无触痛, 右侧睾丸未触及; 双侧腹股沟淋巴结可触及肿大。实验室检查:血、尿、便常规, 肝肾功能, 甲胎蛋白、人绒毛膜促性腺激素未见异常。患者在我院行阴囊B超检查提示:①右侧附睾低回声结构(附睾头未见异常, 其下方相当于附睾尾处可见4.5 cm× 4.7 cm低回声结构, 边界光滑回声不均匀, 血流丰富); ②右侧睾丸鞘膜积液(右侧睾丸周围可见2.5 cm× 4.0 cm液性暗区)。术前诊断为右附睾肿瘤。于2012年3月23日行右附睾、睾丸切除及右精索高位切断术, 同时行右侧腹股沟淋巴结活检术。术中取右腹股沟切口, 先切除肿大淋巴结; 寻找并提起精索, 分离至内环口, 精索分束结扎切断, 后沿精索向下分离并将睾丸及鞘膜推出阴囊, 切断睾丸引带, 取出标本。术后大体标本显示:右侧附睾6.4 cm× 5.1 cm× 4.8 cm, 附睾尾部可见一肿块, 约5 cm× 5 cm× 4 cm, 质硬, 切面呈鱼肉状。病理报告:右侧附睾平滑肌肉瘤, 右精索断端未见肿瘤。右腹股沟淋巴结:淋巴组织及窦组织细胞增生, 未见转移性肉瘤(图1)。免疫组化:Desmin(+), MSA(+), CD117(-)。术后7 d顺利出院, 因个人原因术后未行放化疗等相关治疗, 术后随访11个月, 患者未见复发转移, 后患者失访。
附睾肿瘤发病率较低, 大多数为良性病变, 恶性病变主要以腺癌和横纹肌肉瘤为主, 平滑肌肉瘤比较少见。
原发性附睾平滑肌肉瘤可起源于精索、附睾或精索血管, 多发生于一侧, 常单发, 通常生长较快, 平均发病年龄约为60岁[1], 本例患者发病年龄66岁, 与文献报道基本相符。但该病也会发生于儿童, 曾有学者报道过1例6岁的平滑肌肉瘤患者[2]。该病临床症状多不典型, 主要表现为阴囊内无痛、质硬、不透光分叶状肿块, 因侵犯周围结构也可引起阴囊疼痛或坠胀感等不适症状。
在诊断时, 针对此类患者, 可先行阴囊超声检查, 测量肿块的位置、大小、密度及血流情况, 附睾平滑肌肉瘤的超声表现为实性非均质性回声, 边界不清, 常侵犯睾丸及周围组织, 彩色多普勒血流显像(color doppler flow imaging, CDFI)显示动静脉血流信号。陈舜等[3]报道称高频CDFI对附睾肿瘤具有较高的诊断及鉴别诊断价值, 是附睾疾病的首选检查方法之一。Akbar等[4]认为B超表现常为非特异性, CT、MRI检查通过对肿瘤定位、辨别肿瘤形态特征和组织特性, 有助于对睾丸旁肿瘤进行评估和鉴别。
由于术前难以确诊, 故本病容易误诊, 常需与以下疾病相鉴别:①附睾炎。超声表现为附睾增大, 部分为低回声结节, 边界欠清, CDFI可见丰富血流信号, 但发病较急, 常有阴囊触痛, 经抗感染治疗后肿物可消退。且该病较为常见, 有研究表明, 泌尿外科的男性门诊患者中约有1%的患者诊断为附睾炎。②附睾结核。该病多伴有结核病史, 超声表现为附睾不规则肿大, 肿块形态不规则, 回声不均匀, 边界欠清, 与周围有粘连。若病灶形成干酪样坏死, 附睾肿块内常可探及边界不清、形态不规则、透声差的液性暗区。若同时存在输精管串珠样改变或阴囊壁探及破溃的窦道等典型体征, 则更具鉴别诊断价值; 该病对抗结核药物诊断性治疗有效。故临床上对附睾肿块质地较硬、边界不清、经抗感染或抗结核治疗后症状未见好转者, 应考虑到附睾恶性肿瘤的可能。Gupta等[5]采取细针穿刺活检法对228例附睾结节进行检测, 其疾病确诊率高达90.3%, 也可作为鉴别附睾结节的较为可靠的方法。
附睾平滑肌肉瘤主要依靠术后病理检查明确诊断。大体标本上, 肿瘤切面多呈鱼肉状; 在低倍镜下, 肿瘤典型的组织学特征是成束的组织构造中可见肿瘤细胞, 瘤细胞呈长梭形, 胞质丰富, 边界清楚, 深粉色; 高倍镜下则显示为嗜酸性胞质中含有纵向排列的肌原纤维和钝性核, 胞核大, 细胞核体积和形状均不一致, 呈长形, 两端呈钝圆形似“ 雪茄烟” 样[6]。有时可见异常的十字形有丝分裂相和多核巨细胞。一些高级别的肿瘤还可见到坏死灶。对于附睾平滑肌肉瘤, 还可进行免疫组化检查帮助诊断, 平滑肌肉瘤可表达平滑肌肌动蛋白、特定的肌动蛋白及肌间线蛋白[7]。H钙结合蛋白可证实平滑肌的分化用以区别梭形细胞横纹肌肉瘤, 后者也可表达平滑肌肌动蛋白[8]。供应肿瘤的血管内皮细胞可使CD34染色[9]。高有丝分裂活动也是区分平滑肌肉瘤和平滑肌瘤的一个重要标志。然而, 在高倍镜视野下判断恶性肿瘤的有丝分裂阈值需依肿瘤发生的解剖位置而定。发生在睾丸区域的平滑肌肿瘤, 只要发现有异型细胞核的有丝分裂活动, 就将它作为恶性肿瘤的标志[10]。
目前由于附睾平滑肌肉瘤的病例较少, 对其治疗尚未形成统一的认识。对于高度怀疑的患者, 可于术中进行病理学检查, 一经确认, 应行患侧附睾、睾丸切除术, 同时在腹股沟内环口高位切断精索[11, 12]。根治性附睾、睾丸切除术+精索高位结扎是该病治疗的共识[13], 但这仍然存在着局部复发的可能。是否进行预防性腹膜后淋巴清扫也还没有统一看法, 很多学者主张作腹膜后淋巴结清扫术。但Farrell等[14]通过对精索平滑肌肉瘤病例的分析, 认为腹膜后淋巴结清扫术对附睾平滑肌肉瘤而言并不是必须的治疗。辅助治疗可能会降低肿瘤的复发率, 但选择也往往有限。Fagundes等[15]发现在9例单纯行睾丸切除术的患者中5例局部复发, 而在另一组接受辅助性放疗的9例患者中无一例复发。据此我们推断对附睾平滑肌肉瘤而言, 术后放疗对预防局部复发是有效的。Fisher等[16]报道认为手术后化疗是一种姑息性的治疗方法, 没有明显效果。然而, 由于目前的病例资料较少, 对术后的辅助治疗的效果, 还有待于进一步的研究。
对于附睾平滑肌肉瘤的临床和生物学行为较难做出预测。有文献表明该疾病的自然病程取决于肿瘤的部位、大小、分化程度及有无淋巴结和远处转移[17]。附睾平滑肌肉瘤的主要转移途径是淋巴转移, 附睾的淋巴回流与睾丸及精索类似, 主要转移至腹膜后淋巴结, 髂血管旁淋巴结及腹主动脉旁淋巴结; 其次为血行转移, 主要转移至肺、肝、骨等处; 局部扩散则是向阴囊以及沿着输精管至腹股沟管。低级别的肿瘤生长比较缓慢, 而高级别的则具有较强的侵犯性, 预后较差。Catton等[18]曾对14名患者做了回顾性研究, 在8名高级别的患者中, 有5例出现了系统性的功能衰竭或是转移到腹膜后淋巴结。该病总体预后较差, 5年生存率低, 故建议术后终身随访[19], 定期行胸片及腹部CT检查。本例患者术后随访11个月, 未见肿瘤转移复发, 后因个人原因失访。
总之, 附睾平滑肌肉瘤是一种少见病, 易误诊, 预后不良, 我们应进一步研究该疾病, 早期诊断、早期正确治疗。
| [1] |
|
| [2] |
|
| [3] |
|
| [4] |
|
| [5] |
|
| [6] |
|
| [7] |
|
| [8] |
|
| [9] |
|
| [10] |
|
| [11] |
|
| [12] |
|
| [13] |
|
| [14] |
|
| [15] |
|
| [16] |
|
| [17] |
|
| [18] |
|
| [19] |
|