目的: 探讨在经脐单孔腹腔镜下尿路手术中使用自制尿道辅助器械的可行性及意义。方法: 回顾性分析2014年12月~2016年6月112例根治性前列腺切除术,38例根治性全膀胱切除+输尿管腹壁造口术以及8例根治性全膀胱切除+正位膀胱术患者资料。158例采用经脐多通道套管,术中使用自制尿道辅助器械实施经脐单孔腹腔镜手术,对围手术期相关资料进行分析。结果: 158例患者手术均获成功,无一例术中增加通道或转开放。根治性前列腺切除术平均手术时间(126.0±62.1)min,术中平均出血(112.0±45.2)ml,平均住院(12.4±3.2)d,根治性全膀胱切除+输尿管腹壁造口术平均手术时间(215.0±58.7)min,术中平均出血(150.0±51.1)ml,平均住院(9.7±2.1)d,根治性全膀胱切除+正位膀胱术平均手术时间(338.0±87.5)min,术中平均出血量(250.0±68.6)ml,平均住院(17.4±4.6)d。158例患者均无直肠等周围组织损伤并发症。结论: 尿道途径辅助下经脐单孔腹腔镜下尿路手术可以降低手术难度,缩短手术时间,是安全可行的。
Objective: To explore the feasibility and significance of home-made transurethral instruments in transumbilical laparoendoscopic single-site (TU-LESS) lower urinary tract surgery.Methods: From December 2014 to June 2016, a total of 158 patients underwent TU-LESS lower urinary tract surgeries, including 112 cases of LESS radical prostatectomy (RP), 38 cases of LESS radical cystectomy (RC) with cutaneous ureterostomy and 8 cases of LESS RC with orthotopic ileal neobladder. Home-made transurethral instruments were utilized during the operation. The perioperative data were collected and analyzed retrospectively.Results: All the procedures were completed successfully. No additional ports were added and no conversion to open surgery was necessary. For LESS RP, the average operating time was (126.0±62.1) min. Estimated blood loss was (112.0±45.2) mL. The mean postoperative hospital stay was (12.4±3.2) days. For LESS RC with cutaneous ureterostomy, the average operating time was (215.0±58.7) min. Estimated blood loss was (150.0±51.1) mL. The mean postoperative hospital stay was (9.7±2.1) days. For LESS RC with orthotopic ileal neobladder, the average operating time was (338.0±87.5) min. Estimated blood loss was (250.0±68.6) mL. The mean postoperative hospital stay was (17.4±4.6) days. No rectum injury was found in all patients.Conclusions: With the aid of home-made transurethral instruments, LESS lower urinary tract surgery was proved to be safe and feasible. The difficulty of the operation was significantly decreased and the operating time was shortened.
经脐单孔腹腔镜(TU-LESS)是由脐缘切一小口, 置入带有多个操作孔道的多通道单孔穿刺器, 通过操作孔道完成手术, 标本经脐孔取出[1]。手术后瘢痕会被脐部的皱襞所掩盖, 接近“ 无痕” , 其临床意义在于将传统腹腔镜多个体表穿刺孔汇集于一个操作孔道, 从而减少腹壁损伤, 降低穿刺相关并发症[1]; 减少手术瘢痕, 使体表更加美观。我院泌尿外科微创治疗中心是国内较早开展TU-LESS手术的单位之一, 迄今已完成该手术1 000余例。随着手术实践的增加, 通过总结经验, 我们逐渐摸索出适合下尿路手术的改良单孔腹腔镜技术:即自制尿道辅助器械, 采用尿道途径辅助下经脐单孔腹腔镜下尿路手术。从而降低了单孔腹腔镜在下尿路手术中的操作难度, 使单孔腹腔镜技术在复杂的下尿路手术中广泛开展成为可能[2, 3]。2014年12月~2016年6月, 我们行TU-LESS下尿路手术158例, 现报告如下。
根治性前列腺切除术患者的纳入标准为:前列腺穿刺活检的Gleason评分≥ 6分, CT或MRI检查显示病变局限, 无盆腹腔淋巴结肿大及骨转移; 根治性全膀胱切除术患者的纳入标准为:临床为T2~T4a或高危(T1G3)、反复复发的非肌层浸润性膀胱癌。记录患者的年龄、BMI指数、PSA、Gleason评分及肿瘤学评估。
符合根治性前列腺切除术和根治性全膀胱切除术条件患者共158例, 男152例, 女6例, 平均72.3岁。其中根治性前列腺切除术112例, 平均(72.8± 4.8)岁。BMI(24.1± 3.9)kg/m2, PSA(23.2± 24.1)μ g/L, 临床分期T1期7例(6.3%), T2期92例(82.1%), T3期13例(1.6%)。根治性全膀胱切除术46例, 平均(71.2± 5.3)岁。BMI(24.5± 2.3)kg/m2, 临床分期T1期8例(17.4%), T2期27例(58.7%), T3期10例(21.7%), T4期1例(2.2%)。本研究通过江苏省中医院伦理委员会批准, 并与患者签署知情同意书。
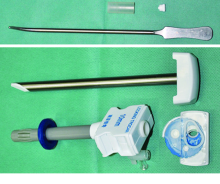
材料:美国“ 顺康” 等离子电切镜(F25.6)的内鞘、外鞘、闭孔器以及艾力克冲洗接头(图1); 南京“ 佳奇” 10 mm可视腹腔外腔穿刺器套管(图2, 其手柄上带有5 mm、8 mm及10 mm器械插孔可供选择)一支; 直径15 mm医用硅胶管40 mm(图2); F20金属尿道扩张器及三通封帽各一(图2)。制作方法:将穿刺器套管外鞘多余部分(穿刺器手柄下15 mm处)裁掉, 仅留下穿刺器手柄及15 mm套管, 鞘芯弃之。医用硅胶管一端套于穿刺器套管上, 另一端连接“ 顺康” 等离子电切镜艾力克冲洗接头(图3~4)。旋下手柄上的二通, 换上三通封帽(防止漏气、便于操作)。
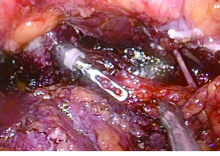
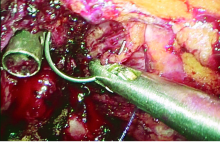
①经脐单孔腹腔镜下尿路手术, 充分游离前列腺或膀胱, 离断前列腺尖部后, 由助手经尿道置入“ 顺康” 电切镜内、外鞘及闭孔器(关闭电切镜外鞘上的进出水阀)。②取出闭孔器, 将连接穿刺器手柄的接艾力克接头卡于电切镜的内鞘上。至此, 一个可自行选择器械通道(5 mm或8 mm)且带防漏气阀门的尿道通道建立(图5)。经此通道可置入吸引器、超声刀等腹腔镜器械, 协助术者暴露、切割、止血, 以及行膀胱颈、尿道吻合( 图6~7)。
记录每组患者的手术时间、出血量, 应用SPSS 19.0统计软件处理数据。 实验数据以
本组158例尿道辅助下TU-LESS下尿路手术均顺利完成。术中未增加额外通道、中转普通腹腔镜或开放手术。112例根治性前列腺切除术平均手术时间(126.0 ± 62.1)min, 术中平均出血(112.0± 45.2)ml, 平均住院(12.4± 3.2)d, 38例根治性全膀胱切除+输尿管腹壁造口术平均手术时间(215.0± 58.7)min, 术中平均出血(150.0± 51.1)ml, 平均住院(9.7± 2.1)d; 8例根治性全膀胱切除+正位膀胱术平均手术时间(338.0± 87.5)min, 术中平均出血量(250.0± 68.6)ml, 平均住院天数(17.4± 4.6)d。有6例患者(2例根治性前列腺切除术患者、4例膀胱癌根治术患者)术中输血, 1例根治性全膀胱切除+输尿管腹壁造口术患者清扫淋巴结时髂外静脉损伤, 1例根治性全膀胱切除+输尿管腹壁造口术患者阴道前壁损伤, 均于术中立即予以修补。术后有11例患者出现并发症(7.0%)。其中4例患者出现脐部切口愈合不良, 予以加强换药后延迟愈合; 3例根治性全膀胱切除+正位膀胱术患者术后出现肠梗阻, 予以保守治疗后好转; 2例根治性前列腺切除患者出现尿瘘, 通过尿道牵引及延长引流时间后治愈; 2例患者在随访过程中出现脐疝, 予以手术修补; 158例患者均无直肠损伤并发症。
术后平均随访时间为(27.6± 7.2)个月。根治性前列腺切除患者术后1、6、12个月的完全尿控恢复的比例分别为35.7%(40/112)、97.3%(109/112)、100%(112/112); 16.1%(18/112)患者在随访期内出现生化复发(PSA≥ 0.2 μ g/L), 平均生化复发时间为(18.3± 4.6)个月。根治性全膀胱切除术患者有2例分别在术后8.9个月和14个月时出现肺部转移, 另有2例患者在术后18.2个月和21.5个月时出现局部复发。
腹腔镜微创技术因其切口小、手术视野好、出血少、恢复快、住院时间短等, 已经逐步取代了传统的开放手术, 在泌尿外科领域的应用更是广泛, 已能解决泌尿外科大部分手术。随着腔镜技术的不断发展, 为了进一步减少创伤、改善普通微创手术的美容效果并减轻患者由于手术带来的心理负担, 单孔腹腔镜出现并应用于临床[4]。2007年国外研究者首次报道了经脐单孔腹腔镜肾切除手术[5]。此后, 经过几年的发展, 单孔腹腔镜技术基本已经覆盖了泌尿外科常见手术种类。
虽然单孔腹腔镜手术优点突出, 但也存在一些需要解决的问题。首先, 单孔条件下, 各种手术器械几乎平行操作, 术中器械相互遮挡、碰撞, 造成操作困难、精确度下降[6]; 器械经单孔套管进入腹腔部位集中, 难以形成操作三角, 不利于器官的牵拉和暴露。这些问题在难度较大的下尿路手术比如根治性全膀胱切除术、根治性前列腺切除术等中更为突出。Silberstein等[7]回顾性分析了2007年至2011年文献报道的单孔腹腔镜前列腺根治术后发现, 由于单孔操作的技术难度, 术中经常需要增加辅助通道或转成常规腹腔镜。单孔腹腔镜膀胱癌根治术文献报道不多, 到目前为止仅有两篇报道共8例患者接受单孔腹腔镜全膀胱切除术[8, 9], 也有一些学者曾尝试下腹部切口[10], 但在美观上仍存在遗憾。技术操作的难度使得即使最有经验的腹腔镜手术医生也在寻找新的方法。
本中心的医护人员在临床实践中大胆设想, 不断摸索, 利用电切镜镜鞘和几个辅助配件自制出尿道辅助器械。在行单孔腹腔镜膀胱癌根治术和前列腺癌根治术时, 在前列腺尖部尿道离断后, 由助手将自制器械经尿道置入盆腔。经尿道途径的优势在于在不增加切口的基础上, 多了一个自然通道, 与腹部经脐通道无干扰。助手通过此通道可以协助术者完成以下操作:①经该通道置入吸引器, 及时吸除液体(包括血液和尿液)和腹腔内烟雾, 使视野清晰; ②经该通道置入超声刀, 逆行沿前列腺床在直肠前方切除前列腺; 由于切除时, 操作方向与直肠相平行, 减少了直肠损伤的机会; ③经该通道置入双极电凝止血、血管钳暴露视野, 尤其清扫两侧盆腔淋巴结时, 血管钳可有效暴露手术部位, 避免肠道干扰; ④行膀胱颈与尿道吻合时, 能帮助术者调整缝针方向和缝合深度, 降低吻合难度。
我们利用经尿道辅助技术成功实施112例根治性前列腺切除术及46例根治性全膀胱切除术, 其手术时间及出血量与既往文献报道类似[11, 12]。围手术期总并发症为12.0%。值得一提的是, 我们在国际上首次完成8例纯单孔腹腔镜全膀胱根治性切除+原位新膀胱术。除了早期3例患者合并不全性肠梗阻外, 其余5例患者均顺利恢复。
通过下尿路手术的顺利开展, 我们有如下一些体会:①术前需充分肠道准备, 术中采取头低臀高位, 可有效避免手术时的肠道干扰; ②术中, 术者与持镜者、麻醉师三者配合, 手术过程中做到全程肌松, 可获得最大的手术空间; ③经尿道器械的配合, 弥补了经脐通道深部操作的不足, 使复杂的下尿路手术简单化, 同时也增加了手术的安全性。
本研究表明, 经尿道辅助的TU-LESS前列腺根治性切除及全膀胱根治性切除术是安全可行的。该术式有效减少了腹腔镜与操作器械间相互干扰, 降低了手术难度和风险, 值得进一步推广。
The authors have declared that no competing interests exist.
| [1] |
|
| [2] |
|
| [3] |
|
| [4] |
|
| [5] |
|
| [6] |
|
| [7] |
|
| [8] |
|
| [9] |
|
| [10] |
|
| [11] |
|
| [12] |
|