目的: 探讨腹腔镜技术在大腺体前列腺增生手术中的应用。方法: 回顾性分析2015年8月~2016年4月接受经腹膜外腹腔镜下前列腺剜除术的15例患者资料,对其手术方法进行总结分析,并记录手术时间、术中出血量、切除前列腺重量、留置尿管时间、住院时间,比较术前和术后3个月的IPSS评分、MFR的差异,评价手术效果。结果: 15例患者手术均获成功,无一例中转行开放手术。手术时间(112.6±26.8)min,手术出血量(110.4±39.6)ml,切除前列腺重量(102.7±21.3)g,留置尿管时间(7.8±0.5)d,术后住院时间(10.6±0.6)d。术后3个月患者IPSS评分(5.8±1.6)分,MFR(18.6±2.7)ml/s,与术前相比差异有统计学意义( P<0.05)。结论: 腹腔镜手术治疗大腺体前列腺增生具有安全、彻底、疗效好的优点,是一项可行并值得推广的技术。
Objective:To explore the application of laparoscopic technique in the treatment of benign prostatic hyperplasia (BPH) with large prostate volume.Methods:Fifteen BPH patients in our hospital were reviewed from August 2015 to April 2016. All patients underwent extraperitoneal laparoscopic enucleation of the prostate, and the surgical methods were summarized. The operative time, surgical blood loss, weight of the prostate resected, indwelling catheter time and hospital stay were recorded. The differences in IPSS score and maximum urinary flow rate (MFR) before and 3 months after operation were compared, and the effect of operation was evaluated.Results:The operative procedures for all 15 patients were successful, without any requirement for open surgery. Surgical time was (112.6±26.8) min, the operative blood loss was (110.4±39.6) mL, the weight of the prostate resected was (102.7±21.3) g, indwelling catheter time was (7.8±0.5) d, and the postoperative hospital stay was (10.6±0.6) d. Three months after operation, the IPSS score was (5.8±1.6) and the MFR was (18.6±2.7) mL/s, which were significantly different from those preoperation ( P<0.05).Conclusions:Laparoscopic surgery for the treatment of large gland BPH has the advantages of safety, thoroughness and good curative effect, which is a feasible technology worthy of promotion.
BPH是引起老年LUTS最为常见的疾病, 手术是治疗疾病的最终形式。对于一般腺体的BPH, TURP即能获得满意的疗效, 但大体积BPH(前列腺体积≥ 80 ml)的手术治疗对不少泌尿外科医师来说仍是一个挑战, 尽管TUERP能够较为彻底地切除腺体, 但需要专门的设备支撑和一定的手术经验的积累。我们在近几年开展下尿路腹腔镜手术的经验积累基础上, 尝试将腹腔镜技术应用到大腺体BPH患者的手术治疗, 于2015年8月~2016年4月完成了15例经腹膜外腹腔镜下大体积前列腺剜除术, 取得了较为满意的疗效, 现报告如下。
前列腺体积≥ 80 ml的BPH患者15例, 既往无前列腺手术史, 并且排除手术禁忌证。患者年龄66~78岁, 平均74岁。15例均因排尿费力入院。入院后行前列腺MRI平扫计算前列腺体积为(128.2± 18.9)ml, 外周带均无异常信号。RUV(136.8± 21.4)ml。IPSS(28.4± 3.5)分。MFR(5.6± 2.1)ml/s, 尿流动力学检查均提示下尿路梗阻。PSA(4.78± 1.17)μ g/L。患者均通过直肠指诊未触及前列腺质硬结节。
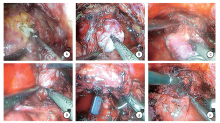
气管插管全麻下, 患者取仰卧位, 常规消毒铺巾, 留置尿管引流。脐下作一3 cm纵行切口, 逐层切开, 示指紧贴腹直肌后方游离腹膜外间隙建立操作空间并置入气囊扩张, 切口置入10 mm套管, 丝线缝合收紧切口避免漏气, 充气建立气腹, 设置气腹压力1.729 kPa(13 mm Hg)。腹腔镜直视下检查腹膜外操作空间, 于脐下两横指平左右侧腹直肌外侧缘分别置入5 mm、10 mm套管, 于右侧髂前上棘内侧2 cm处置入5 mm套管, 注意避开腹膜。首先清除膀胱前列腺表面脂肪, 辨认膀胱颈(助手可反复牵拉尿管帮助显露)。靠近膀胱颈口处横行切开前列腺外科包膜(图1A), 稍加分离即可显露包膜内增生腺体组织, 沿着包膜和增生腺体之间的界线联合采用钝性分离和锐性切割的方法可逐步将两侧叶及中叶增生腺体剜除, 助手可使用吸引器、分离钳帮助主刀显露(图1B~D)。手术过程中宜尽量保留尿道完整性, 腺体剜除完毕检查如发现尿道有撕裂, 则予以4-0可吸收线缝合修补(图1E)。最后用3-0免打结倒刺缝合线将前列腺包膜切口缝合(图1F)。由脐下切口置入标本袋, 将剜除腺体取出, 放置盆腔引流管一根, 手术结束。
使用SPSS 16.0统计学软件, 数据用
15例患者手术均获成功, 无中转开放手术。手术时间(112.6± 26.8)min, 术中出血(110.4± 39.6)ml, 切除前列腺(102.7± 21.3)g。15例患者术后第1天均下床活动, 并在1~2 d内通气并逐步恢复饮食。术后膀胱冲洗(1.5± 0.7)d, 留置盆腔引流管(3.8± 0.8)d , 留置尿管(7.8± 0.5)d, 术后住院(10.6± 0.6)d。拔除尿管后患者排尿均通畅, 排尿刺激症状较轻。随访3~12个月, 平均8.6个月, 无一例患者出现尿失禁、尿道狭窄、逆行射精等并发症。术后3个月患者IPSS评分(5.8± 1.7)分, MFR(18.6± 2.5)ml/s, 与术前相比差异有统计学意义(P< 0.05)。
前列腺增生症的手术治疗包括经尿道手术和开放前列腺切除术, 前者又包括前列腺电切术、前列腺剜除术等。TURP难以将增生腺体彻底切除, 国内有学者报道TURP切除前列腺组织的平均切除率为46.2%[1]。尤其是对于大腺体(≥ 80 ml)BPH患者而言, TURP手术时间明显延长, 手术出血量及相关并发症发生率明显增加。前列腺剜除术具有出血少、切除腺体彻底的优势[2], 但在特定条件下, 如合并膀胱病变、下肢畸形无法摆截石位以及尿道细小的患者不得不选择开放手术。开放手术尽管能较为彻底地将腺体切除, 但手术创伤较大, 失血较多, 患者术后恢复慢。
Mariano等[3]于2002年首先报道腹腔镜下前列腺剜除术, Rehman等[4]于2005年报道了经腹膜外途径的腹腔镜前列腺剜除术, 作者认为该种术式是治疗大腺体BPH的一种安全并行之有效的方法。Al-Aown等[5]认为选择腹腔镜技术对于体积> 80 ml的BPH患者是合理的。国内权昌益等[6]于2011年总结了24例腹腔镜下Madigan前列腺剜除术治疗大体积(> 90 g)BPH的手术经验, 并和开放手术进行比较后发现腹腔镜手术腺体切除率和开放手术接近, 但手术出血量少, 膀胱冲洗时间、留置引流管及尿管时间均有所缩短, 患者的住院时间也因此减少[7, 8, 9]。手术时间较开放手术延长, 这可能和术者的手术经验和前列腺的体积大小有关[10]。
我们在开展多例下尿路腹腔镜手术的基础上, 将该技术应用到大腺体BPH的外科治疗上, 并进行适当改良, 总结如下:①大腺体的外科包膜和增生腺体之间的界线一般较为明显, 沿该界面进行分离, 以钝性剥离为主, 辅以锐性切割, 可以将腺体较为完整地切除, 并大大减少出血量, 有效避免尿道括约肌损伤。②由于是经腹膜外途径, 不需切开膀胱颈, 术中可最大限度保留尿道黏膜和膀胱颈的完整性, 可有效减少术后尿道出血, 从而减少膀胱冲洗、留置尿管时间。尿道黏膜和膀胱颈的保留还有助于减轻术后排尿刺激症状, 减少尿道狭窄及逆行射精等并发症的发生率。
由于腹腔镜技术在泌尿外科的普及, 尤其是在下尿路肿瘤根治术中的应用, 使我们积累了较为较为丰富的经验, 也因此促使了我们将腹腔镜技术应用到大腺体BPH患者的手术治疗中。尽管经尿道前列腺剜除技术现已成为前列腺外科手术的热点术式, 能最大限度切除腺体, 同时出血少、留置尿管时间短[11], 但腹腔镜技术不失为一种新的途径, 尤其适用于尿道细小、无法摆放截石体位或者合并有膀胱病变(如较大结石或憩室等)需一并处理的BPH患者。前期随访结果较为满意, 我们认为, 腹腔镜下经腹膜外途径的前列腺剜除术兼有开放手术的彻底性和腹腔镜手术的微创性的优势, 同时又保留了尿道黏膜和膀胱颈的完整性, 减少了术后各种并发症的发生率, 其经济性和远期疗效仍需进一步大样本对比研究证实。
The authors have declared that no competing interests exist.
| [1] |
|
| [2] |
|
| [3] |
|
| [4] |
|
| [5] |
|
| [6] |
|
| [7] |
|
| [8] |
|
| [9] |
|
| [10] |
|
| [11] |
|