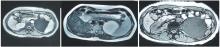
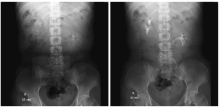
患者女, 35岁。体检发现左侧肾上腺区囊性肿物5 d入院。5 d前在当地医院体检发现左侧肾上腺区囊肿, 自诉左侧腰腹部胀痛不适, 无血压增高、心慌气短及手足乏力, 行腹部及盆腔MRI(图1), 影像资料提示:左侧肾上腺区胰尾部后下方、左肾上方见8.5 cm×8.9 cm类圆形长T1长T2信号, 脂肪抑制像呈高信号, 病灶边界清晰, 增强扫描病灶边缘呈中度或明显环状强化, 病灶内无强化; 病灶与胰尾关系密切, 病灶占位明显, 左肾受压, 邻近肠管受压向前移位; 左肾上腺未显示。查体:无满月脸、水牛背及腹横纹, 左腰部叩击痛阳性。入院后查静脉肾盂造影(图2)示:左肾、输尿管显影正常, 左肾位置偏下; 行相关激素检查示:去甲肾上腺激素、肾上腺素、皮质醇、醛固酮均正常。因考虑与胰尾关系密切, 不除外胰腺来源, 血清淀粉酶检测正常, 请肝胆胰外科会诊:肾上腺来源可能性大, 必要时台上会诊。根据辅助检查及检验, 结合病史临床诊断左肾上腺囊肿明确。住院期间血压监测均在正常范围。
全麻下常规制备后腹腔操作空间和三孔法放置Trocar, 于左侧腋后线肋缘下(A孔)放入自制气囊, 充气500 ml, 维持 3 min, 建立后腹腔间隙; 自该点在手指引导下分别在腋中线髂嵴上2 cm(B 孔)腋前线肋缘下(C 孔)穿刺, 置入Trocar。A孔置入10 mm Trocar, 缝合密闭切口, B孔放入监视器, 充盈CO2气体, 其余两Trocar置入相应操作器械, 用超声刀锐性分离腹膜Gerota筋膜外的脂肪组织直至下垂至髂窝处, 切开肾筋膜, 第1层面钝性分离左肾背侧向上至膈顶, 下至肾门背侧; 第2层钝性分离肾筋膜前叶即Gerota前筋膜与肾周脂肪囊无血管平面向上至膈顶, 向下至暴露肾门腹侧, 深面至接近腹主动脉及左肾静脉; 第3分离层面沿肾上极水平横行切开脂肪囊, 深部达肾上腺下缘血管处, 下压肾脏, 可见肾上腺中央静脉, 用Hem-o-lok夹夹闭, 超声刀离断血管; 此时整个肾上腺囊肿游离并暴露于视野中央, 减压处理后装入自制标本袋取出。检查肾上腺区未见明显活动性出血, 留置腹膜后引流管。术中患者血压及心率无明显波动。
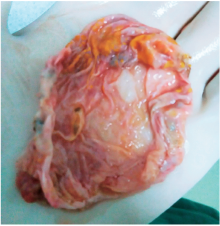
手术时间42 min, 术中出血< 30 ml, 术中血压心率平稳, 切除肾上腺囊肿壁(图3), 可见囊壁内散在肾上腺组织, 术后1 d拔除导尿管, 术后3 d拔除腹膜后引流管, 病理诊断为肾上腺内皮性囊肿, 嘱其3个月行肾上腺CT平扫检查。
肾上腺囊肿是一种少见的良性疾病, 其尸检发病率0.064%~0.180%[1], 肾上腺巨大囊肿(≥ 6 cm)临床报道更少[2]。近年来由于影像技术的不断发展, 临床上肾上腺囊肿的病例越来越多。肾上腺囊肿在各年龄组均可发生, 好发于30~50岁, 男女比例1∶ (2~3), 无特异症状, 多为非功能性囊肿, 单侧多见, 左右两侧无明显差别。肾上腺巨大囊肿确切病因不清, 可能与肾上腺淋巴管梗阻、组织发育异常或错构、肾上腺实质内出血、血管瘤、血管畸形、肾上腺肿瘤囊性变、寄生虫感染等有关[3]。按Foster[4]的标准可将肾上腺囊肿分为4类:①内皮性囊肿(约占45%), 较常见, 包括淋巴囊肿和淋巴管扩张性囊肿; ②假性囊肿(约占39%), 组织学上见纤维组织形成的囊壁, 囊壁见钙化斑, 囊液常为新鲜或陈旧血性; ③上皮性囊肿(约占9%), 包括真性腺样囊肿、胚胎性囊肿以及囊样腺瘤; ④寄生虫性囊肿(约占7%)常为包虫囊肿, 囊壁较厚, 多有钙化, 囊内有子囊、孙囊。此例属于最常见内皮性囊肿。
巨大肾上腺囊肿多无特异临床症状, 如本例患者仅表现为腹胀不适, 其多在体检时发现, 临床上定位、定性依赖于肾上腺彩超、CT平扫及增强或MRI、静脉肾盂造影及相关激素, 确诊需行病理检查。当囊肿与胰腺界限不清时, 术前一定要明确其来源, 排除胰腺假性囊肿。胰腺假性囊肿多继发于急慢性胰腺炎和胰腺损伤, B超检查准确率高达95%~99%, 不仅可断定囊肿的大小位置而且可识别囊肿的性质, 囊壁的厚度, 囊内清晰度, 其间有无房隔, 可作为首选用来鉴别。
现在普遍认为肾上腺肿瘤行腹腔镜切除术应成为金标准[5], 腹腔镜下肾上腺囊肿的手术主要有经腹腔[6]和腹膜后两种途径, 因后腹腔技术在肾上腺手术中具有腹腔干扰小、手术视野清、患者损伤小、出血少、手术时间短、术后康复快等优点, 在治疗肾上腺巨大肿瘤方面具有安全、有效的优势, 因此本例手术将其作为首选术式, 并取得较好疗效。另外, 在分离肾上腺囊肿时, 由于肾上腺囊肿较大, 具有一定的张力, 和周围组织分界较清, 多易于分离, 除非囊肿极大, 影响术者操作及视野时, 可以选择用电刀刺破囊肿, 吸出囊液减压后再进行切除[7], 若术前或术中不能完全排除囊肿感染的可能, 切开抽吸时需防止囊液外溢, 并进行术野的反复冲洗, 以降低感染的发生率。
The authors have declared that no competing interests exist.
| [1] |
|
| [2] |
|
| [3] |
|
| [4] |
|
| [5] |
|
| [6] |
|
| [7] |
|